Note de l’auteur : ce texte est le premier d’une série de trois – Fragments 7, 8 et 9 – racontant les 24 premières heures post mortem du grand blessé de la mémoire que fut l’Américain Henry Gustav Molaison (1926-2008). Ce trio s’inscrit dans un ensemble plus vaste comptant désormais 9 fragments – il en rassemblera, à terme, 25 – devant constituer un grand portrait multifragmenté de la doyenne de la recherche médicale au Québec, la Pre Brenda Milner (née en 1918).
Avec la plus grande reconnaissance qui soit,
ce texte est dédié à toutes les patientes
et à tous les patients,
devenus un jour partenaires de la recherche médicale.

Henry Gustav Molaison, celui dont on préserva l’identité jusqu’à sa mort, se limitant toujours, pour le nommer dans les articles, à ses initiales, H.M., eut un destin unique dans l’histoire de la neurologie. Patient aux épilepsies réfractaires à toute médication, il accepte de subir en 1953 une neurochirurgie expérimentale dont le résultat se révèle aussi inattendu que désastreux. M. Molaison, alors âgé de 27 ans, est devenu amnésique et ne sera plus jamais en mesure de retourner à une vie normale.
Nos lectrices et lecteurs des Fragments précédents se souviennent que la Pre Brenda Milner fut la première scientifique à étudier et à révéler l’existence de ce grand blessé de la mémoire, dans un texte publié en 1957 devenu depuis un « classique » des recherches en neuroscience.
H. M. est décédé le 2 décembre 2008 à Windsor Locks, petite municipalité du Connecticut à 20 km au nord de Hartford. Il y a habité, au dernier tiers de sa vie, une chambre du Bickford Health Care Center, un établissement de soins de longue durée.
Peu d’écrits ont relaté, depuis, ce qu’il advint de lui après sa mort, outre le fait que la science conserva intact, pour des recherches ultérieures, ce cerveau de grand amnésique ; ce cerveau qui avait déjà permis à quelque 120 chercheurs du monde entier, au cours des six dernières décennies, d’ouvrir une toute nouvelle ère de recherche en neurologie. Car – le croirez-vous ? – cet homme victime d’une chirurgie dévastatrice aura accepté pendant 55 ans, sans jamais fléchir, d’être un partenaire assumé de recherches neurologiques sur la mémoire, accueillant, dans la foulée de l’exercice initial de Brenda Milner, toutes les demandes en ce sens.
Parmi les divers commentaires rétrospectifs émis après son décès par les plus grands neuroscientifiques, on a pu lire, sous la plume de la neuropsychologue Suzanne Corkin du Massachusetts Institute of Technology (MIT), qui fut graduellement, à partir de la fin des années 1960, son « ange gardien », comprendre ici sa principale répondante dans le monde scientifique, on a donc pu lire cette affirmation, issue de l’ouvrage-phare, Permanent Present Tense (Basic Books, New York)1 , qu’elle publia en 2013 résumant l’existence de H. M., que nous traduisons en substance : des milliards d’humains ayant passé sur cette terre, H. M., grâce aux dizaines de milliers d’observations cliniques qui ont formé par le menu le textile presque quotidien de sa vie, est vraisemblablement l’individu dont on possède aujourd’hui le plus de connaissances sur le cerveau – « the most complete information yet on a single person’s brain. »
Au point d’avoir inauguré par sa seule existence, finalement entrée en rade à 82 ans et 9 mois, et grâce au monceau d’études qu’il a rendues volontairement possibles, l’écriture du chapitre premier de la neuroscience de la mémoire, absent des manuels de médecine jusqu’au milieu du 20e siècle.
Ce texte (Fragment 7) et les deux autres qui suivent (Fragments 8 et 9), racontent les 24 premières heures post mortem de H.M.
EXTÉRIEUR NUIT – ÉTAT DU CONNECTICUT
Ambulance filant sur une autoroute, sirène éteinte
2 décembre 2008
19 h 30. Au moment où s’amorce ce récit des toutes premières heures post mortem de H.M. décédé à 17 h 30, son corps est en transit sur l’autoroute 90, quelque part entre Hartford (Connecticut) et Boston (Massasuchetts). Une ambulance, affrétée spécialement pour la circonstance, le transporte, sirène éteinte, au Martinos Center for Biomedical Imaging du Massachusetts General Hospital, où toute une équipe dédiée l’attend pour une longue série d’examens et de gestes réglés au quart de tour.
Dans les heures qui suivent, et tout au long de la soirée et de la nuit du 2 au 3 décembre 2008, entrent en scène l’un après l’autre : l’ingénieur biomédical André van der Kouwe, aux commandes d’une séance marathon d’imagerie par résonance magnétique (IRM) de 9 heures; le médecin et neuropathologiste Matthew P. Frosch, de la Harvard Medical School, en charge de l’autopsie et, notamment, de l’extraction complète du cerveau; la neuropsychologue Suzanne Corkin du MIT et proche responsable de H.M.; Jacopo Annese, directeur du Brain Observatory de l’Université de la Californie à San Diego, venu spécialement pour l’événement.
Il s’agira du premier regard in visu sur le cerveau nu de H.M. depuis la funeste chirurgie de 1953; le premier regard direct sur les contours cicatrisés des éléments cérébraux mis en cause dans son amnésie; l’occasion ou jamais de corréler, une fois pour toutes, les principales observations cliniques avec les substrats neurologiques amputés il y a 55 ans.
INTÉRIEUR JOUR – HARTFORD HOSPITAL
Un coup très dur
25 août 1953
Chirurgie lobotomique. Ouvrier sur une chaîne de montage d’équipements dactylographiques (typewriter’s assembly line), chez qui les crises épileptiques ne rendent pratiquement plus possible un fonctionnement normal, H. M. est sur le point de vivre, à 27 ans, un moment clé. Son médecin, le neurochirurgien William Beecher Scoville (1908-1984), espérant venir à bout de ses épilepsies restées intraitables, adapte une approche de dernier recours, mise au point en 1935 par le chirurgien portugais Egas Moniz (1874-1955).
Il s’agit de l’une de ces interventions chirurgicales lobotomiques pratiquées, depuis une vingtaine d’années, sur des personnes souffrant de maladies mentales graves. Même si ces chirurgies demeurent peu soutenues par des données robustes, elles participent, malgré tout, des outils dont dispose la psychiatrie occidentale à l’ère préneuroleptique.
Ce qui a permis de convaincre un certain nombre de praticiens de leur utilité, c’est l’observation d’une corrélation, quoique faible, chez plusieurs patients psychiatriques, entre la déconnexion des lobes frontaux que l’on sait reliés à d’autres zones du cerveau, et une forme « d’apaisement » comportemental, d’abord remarqué chez des soldats lourdement blessés à la tête (le lobe frontal étant souvent perforé), puis noté chez des patients psychiatriques suragités et jugés dangereux pour autrui et pour eux-mêmes. Le calcul que fait Scoville en appliquant ce genre d’intervention chez un patient épileptique (et non psychiatrique), une première pour lui, c’est qu’elle puisse diminuer la fréquence et surtout la violence des crises qui agitent certains patients épileptiques comme H.M., au point de les rendre incapables de mener une vie normale.
La chirurgie consiste en deux ponctions de substances neuronales, prises à hauteur des tempes du patient (c.-à-d. au niveau moyen – méso – des deux lobes temporaux, ceux-ci étant identifiés comme des zones propices aux foyers épileptiques; foyers demeurés non localisables jusque-là dans le cas du cerveau de H.M.).
Pour atteindre ses cibles, le neurochirurgien pratique deux forages circulaires à même l’os crânien de son malade, à l’extrémité de chaque arcade sourcillère (voir image 7.4). De là, il peut soulever suffisamment le lobe frontal de manière à pouvoir introduire le leucotome, cet outil chirurgical longiligne qui n’est pas sans rappeler les instruments laparascopiques d’aujourd’hui. Puis il le pousse assez profondément pour rejoindre la zone où se trouvent les structures limbiques (amygdales, hippocampes), presqu’au centre du cerveau. Le leucotome est muni à son extrémité d’une surface tranchante pour l’ablation à distance de tissus cérébraux, et d’un mécanisme opérant par succion, pour le retrait des substances à l’extérieur du crâne. Conformément au plan d’intervention, deux importantes quantités de matières neuronales – 8 centimètres chacune – sont alors retirées de chaque hémisphère de H.M. .
Des résultats inattendus. Dans les premières heures qui suivent le réveil du malade, les conséquences de l’intervention sont indiscernables, mais dès le lendemain, le portrait se modifie. Et, dans les jours et les semaines qui suivent, les résultats se révèlent… gravissimes : “After operation this young man could no longer recognize the hospital staff nor find his way to the bathroom, and he seemed to recall nothing of the day-to-day events of his hospital life. […]”
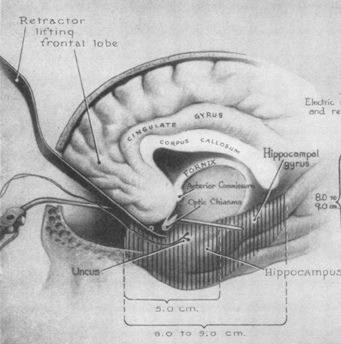
Même si le trouble amnésique saute aux yeux, le Dr Scoville reste sans voix durant de longs mois quant à la nature du lien devant nécessairement exister entre l’état de son malade et la neurochirurgie pratiquée.
Puis, il apprend en échangeant avec ses pairs, que son confrère Penfield de l’Institut et hôpital neurologiques de Montréal (INM), jeune institution devenue un des pôles mondiaux du traitement de l’épilepsie, a aussi rencontré des cas semblables. Le fondateur de l’INM, Wilder Penfield (1891-1976), lui-même neurochirurgien, ne tarde pas à lui confirmer la chose. Mieux encore : il offre de mettre à la disposition de son confrère américain, les services de celle qui est devenue entretemps à Montréal son assistante en ces matières, lui-même ayant eu à déplorer au moins deux chirurgies aux résultats aussi calamiteux qu’inexpliqués. Il s’agit en l’occurrence de la neuropsychologue d’origine britannique Brenda Milner.
Mi-trentaine, formée à l’Université de Cambridge (au Royaume-Uni), au début des années 1940, Brenda Milner a acquis une formation en psychologie expérimentale qui incluait la physiologie du cerveau. En 1944, forcée de quitter une Europe en guerre avec son mari (un ingénieur qui vient d’obtenir un poste au sein de l’organisme appelé à devenir Énergie atomique Canada), Brenda Milner complète alors un doctorat à l’Université McGill auprès du réputé chercheur Donald Hebb (l’initiateur d’une théorie de l’apprentissage spéculant que « des neurones qui s'excitent ensemble se lient entre eux. »). Entre autres thèmes de recherche, elle approfondit la dimension encore largement méconnue des corrélations entre les facultés supérieures (comme le langage et surtout la mémoire) et leur localisation dans des substrats neurologiques; si tant est, pense-t-on encore à cette époque, que de telles fonctions supérieures puissent être précisément localisables… Les programmes universitaires de ces années-là sont influencés par de grandes figures de la neuropsychologie britannique tel F.C. Bartlett (1886-1969) et Oliver Zangwill (1913-1987), dont les travaux de recherches, liés à divers désordres cérébraux, ont beaucoup nourri la chercheuse expatriée.
La jeune femme se retrouve donc rapidement invitée à prendre le train pour Hartford.
INTÉRIEUR NUIT – ATHINOULA A. MARTINOS CENTER FOR BIOMEDICAL IMAGING
La dépouille de H.M. « traverse » une séance d’IRM qui durera une nuit entière
2 décembre 2008
20 h 15. Partie du Bickford Health Care Center en début de soirée, l’ambulance, au terme d’un voyage d’un peu plus de deux heures sur l’autoroute 90, vient de s’immobiliser devant le débarcadère de l’immeuble 149 du Martinos Center for Biomedical Imaging, où les techniciens ont pris possession de la précieuse dépouille de H.M. .
André van der Kouwe, qui dirigera cette longue séance nocturne d’imagerie, accueille le corps de H.M. avec calme et gravité, encouragé par les conditions quasi parfaites de sa conservation. Les membres du personnel du centre d’hébergement et de soins de longue durée, que les Anglo-saxons appellent « nursing home », aussitôt leur célèbre patient déclaré mort, ont appliqué minutieusement le protocole prévu depuis longtemps à cet effet. Elles ont cerclé sa tête de glace, sachant dès ce moment que le corps allait prendre in petto la direction de Boston.
Suzanne Corkin, chercheuse et grande garante scientifique de H.M. depuis tant d’années est aussi sur place pour coordonner les gestes de tout le monde. Elle sait que les infinies précautions prises ces dernières heures vis-à-vis de Henry sont loin d’être superflues : « Before [him], only a limited number of « classic » brains – that is brains of patients whose cases represent historic insights about localization of function – had been studied post-mortem. », écrira-t-elle par la suite. Elle remarque, touchée, qu’on a même pris soin d’envelopper les pieds de H.M. .
21 h 15. Sous le joug des puissants aimants qui équipent les appareils d’IRM (3T et 7T), chaque atome d’hydrogène, que comptent l’ensemble des neurones et des structures cérébrales du cerveau sans vie de H.M., s’aligne parfaitement; c’est là le processus physico-chimique fondamental qui s’exerce, lorsque les tissus biologiques sont modulés par les champs électromagnétiques, et c’est cela qui permet de dégager au final des images d’une netteté et d’une qualité que l’œil des médecins et des chirurgiens n’ont pourtant commencé à voir qu’au tournant des années 1990! C’est dire la prime jeunesse encore de cet accès phénoménal au corps humain, qui a forcé d’un coup toute la recherche neurologique à changer de paradigme.
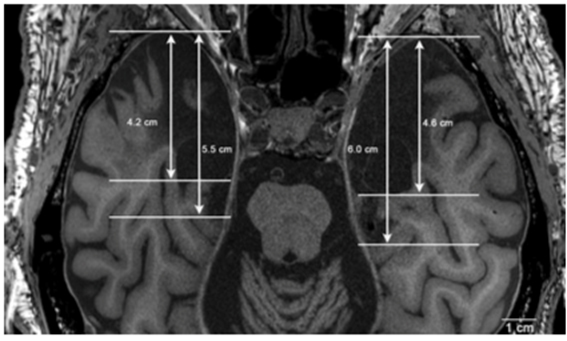
Van der Kouwe voit très bien, cette nuit-là, sur ses IRM – et même après toutes ces décades (car ils sont restés quasiment tels) – les deux vides sombres qui ont résulté de l’intervention de Scoville…
Ces deux vides, d’un noir profond sur l’image 7.5, indiquent, dans chacun des hémisphères cérébraux, jusqu’où s’est enfoncé le leucotome du neurochirurgien, une douzaine de centimètres au cœur des lobes mésotemporaux, afin d’en retirer cette quantité de substrats neuronaux dans lesquels reposait l’espoir de cette chirurgie expérimentale : diminuer ou à tout le moins stabiliser les désordres épileptiques.
Et c’est précisément sur ces deux vides-là que s’est échafaudée de 1955 à 1957, la grande étude pionnière de Brenda Milner qui devint, dans les faits, la première biologisation d’une mémoire humaine de toute l’histoire de la neurologie.
À SUIVRE : FRAGMENTS 8 ET 9…
- 1Trois sources d’importance ont permis de documenter au plus près le moment aussi richissime que furent les 24 premières heures suivant la mort de H. M. : d’abord et surtout le maître-livre signé sur H.M. en 2013, la neuroscientifique du MIT, Suzanne Corkin, Permanent Present Tens ; s’ajoutent aussi deux études post mortem, parues en 2014 dans les revues scientifiques Nature Communications et Hippocampus.
- Luc Dupont
Journaliste scientifique et UQAM
Colauréat de la Bourse Fernand Seguin (1983), récipiendaire du prix Molson de journalisme (1991), Luc Dupont poursuit depuis 1985 une carrière en journalisme scientifique, avec une spécialisation de plus en plus accrue du côté de la médecine. À ce titre, il réalise actuellement, de concert avec le Pr Denis Goulet, une Histoire de la recherche biomédicale au Québec. Il compte terminer, d'ici à 2020, une maîtrise en Science, Technologie et Société à l'Université du Québec à Montréal.
Vous aimez cet article?
Soutenez l’importance de la recherche en devenant membre de l’Acfas.
Devenir membre




