
Catherine Ouellet-Courtois
Université de Montréal
Rubrique : Recherches
16 février 2017
Dans la dernière édition du Manuel diagnostique et statistique des troubles mentaux (DSM-5) – « la » source de référence en psychologie et en psychiatrie –, le trouble obsessionnel-compulsif, le fameux TOC, a quitté la zone des troubles anxieux. Il a été rangé dans une toute nouvelle catégorie, celle des troubles obsessionnels-compulsifs et connexes. Le TOC s’y retrouve en compagnie des troubles d'accumulation compulsive, d'excoriation compulsive, de dysmorphie corporelle et de trichotillomanie. Toutefois, certains chercheurs avancent que l’éventail de ces troubles serait encore plus large et inclurait, notamment, les troubles alimentaires (TA)1. Il y aurait même, entre TOC et TA, un même profil psychopathologique : pensées obsessives et comportements compulsifs ou ritualisés. Parenté de profils voudrait-il dire alors dire parenté de traitements?
Définitions et prévalence
Le TOC se caractérise par la présence d’obsessions (pensées, impulsions ou représentations récurrentes) ressenties comme intrusives et inappropriées, et engendrant une détresse importante. Les personnes avec un TOC présentent souvent des compulsions, soit des comportements agis ou mentaux (ex. : se laver les mains, vérifier, compter, répéter une phrase) visant à repousser les pensées obsédantes et à réduire la détresse2. Le TOC est un type de trouble très hétérogène comprenant plusieurs sous-types. Bien que l’on évoque souvent dans les médias la peur de la contamination ou le besoin excessif d’ordre pour y faire référence, le TOC se caractérise également par la peur d'être responsable d'un malheur (par exemple, en oubliant d’éteindre le four) ou de blesser ou tuer quelqu'un. Enfin, il peut aussi s'exprimer sous forme de pensées intrusives liées à la religion, à la sexualité ou à la violence. La prévalence du TOC est estimée à 2,5 % au niveau mondial, quelle que soit la culture3.
Les TA, quant à eux, englobent les troubles d’anorexie et de boulimie nerveuses (le DSM-5 y inclut également l'hyperphagie boulimique, dont cet article ne traitera toutefois pas étant donné la nature différente de ce sous-type4). L’anorexie se caractérise par une perte de poids importante et un refus de maintenir un poids normal. Les personnes atteintes, principalement des femmes, ont une peur excessive de grossir, bien qu’elles soient en sous-poids. Elles souffrent souvent d’une distorsion de leur image corporelle, et leur estime de soi est grandement influencée par leur poids et leur silhouette. Quant à la boulimie, elle implique des crises d’orgie alimentaire fréquentes, lesquelles sont suivies de comportements compensatoires visant à prévenir la prise de poids (ex. : vomissements, prise de laxatifs, activité physique intense). Tout comme pour l’anorexie, l’estime de soi est atteinte de manière démesurée5. Dans les pays occidentaux, de 10 à 12 % des femmes répondent aux critères diagnostiques indiquant la présence d’un TA6. Les hommes sont aussi susceptibles d’en être atteints, mais en moins grand nombre.
Il y a comorbidité quand d’autres troubles s’ajoutent à un trouble initial. C’est ici le cas, la comorbidité entre TOC et TA étant fréquente. Les données actuelles sur la prévalence -- un outil de mesure statistique qui informe sur le nombre de personnes dans la population atteintes par un trouble -- soulignent cet état de fait. D’une part, le taux de prévalence du TOC chez les personnes souffrant d’anorexie varie entre 0 et 69 %, et entre 0 et 43 % pour la boulimie7. D’autre part, le taux de prévalence de l’anorexie chez les personnes atteintes d’un TOC est de 0 à 2,4 % et, pour la boulimie, de 1 à 3,5 %8. Tout bien considéré, il semble que le TOC soit davantage présent chez les personnes avec un TA que l’inverse. La concomitance entre le TOC et le TA laisse croire que ces troubles émanent d’une même vulnérabilité psychopathologique, laquelle résulterait de facteurs neurobiologiques, environnementaux et cognitifs9.
Une phénoménologie similaire
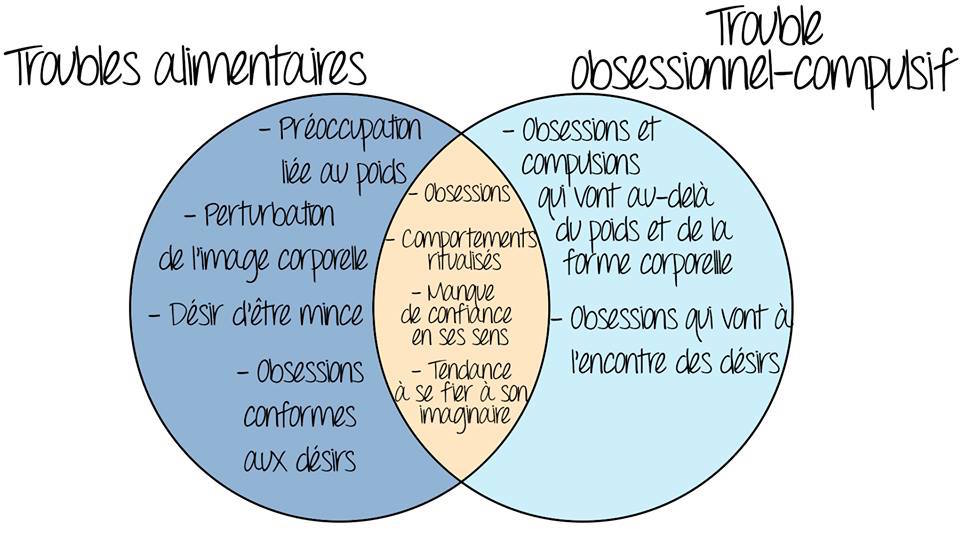
Le caractère obsessionnel réunit le TOC et le TA. De fait, les préoccupations pathologiques liées au TA quant à la nourriture, au poids et à l’image corporelle génèrent des comportements ritualisés (ex. : compter les calories, suivre un programme précis d’exercices physiques) qui rappellent à s’y méprendre les compulsions du TOC. Somme toute, ces deux troubles impliquent la présence d’obsessions et de comportements compulsifs visant à combattre la peur obsessionnelle et les émotions négatives.
Plusieurs recherches indiquent que les personnes atteintes d’un TA ou d’un TOC adopteraient des processus de pensée, voire un profil cognitif similaires. Par exemple, ces deux troubles comportent une tendance à la pensée-fusion, soit la croyance que de penser à un événement potentiel augmente les possibilités que cet événement se produise réellement. Dans le cadre d’études examinant la propension à la pensée-fusion, les participants ayant un TOC ont été invités à écrire une phrase décrivant un proche dans un accident de voiture10, alors que les participants avec un TA devaient écrire une phrase les décrivant en train de manger de la nourriture calorique11. Il a été démontré que le fait d’écrire la phrase a poussé les participants à croire que la probabilité que leur proche se retrouve dans un accident ou qu’ils aient pris du poids, respectivement, avait augmenté.
Par ailleurs, des travaux de recherche démontrent que les personnes avec un TOC ou un TA possèdent une faible confiance cognitive. Celle-ci se traduit par un manque d’adhésion à ses propres perceptions, à son attention ou à sa mémoire. Une série d’études indique que les personnes avec un TOC ne présentent pas de problème de mémoire en soi, mais qu’elles sont toutefois persuadées d’avoir une mémoire déficitaire, ce qui engendre la vérification compulsive12. Par exemple, la personne avec un TOC ne croit pas pouvoir se fier à sa mémoire afin de juger si elle a éteint le four ou non, et se sent donc obligée d'aller vérifier sans cesse. Des recherches récentes indiquent que les personnes avec un TA montrent également une faible confiance cognitive quant à leur capacité à se rappeler ou à percevoir13. Cette tendance peut s'exprimer par la difficulté à croire qu’elles perçoivent réellement une silhouette émincée dans le miroir ou qu’elles se rappellent exactement ce qu’elles ont mangé. C'est ce qui expliquerait pourquoi ces personnes adoptent des rituels et des règles très rigides (ex. : manger des aliments précis dans un certain ordre, tenir un agenda détaillant les produits consommés), auxquels elles se fient pour se rassurer.
Les distorsions de la pensée telles que la pensée-fusion ou la faible confiance cognitive montrent que les individus avec un TOC ou un TA ont une forte tendance à se méfier de leurs sens et à s’investir dans des possibilités provenant de leur imagination, ce qui alimente leur peur obsessionnelle. Cette tendance s’inscrit dans un autre processus de pensée, nommé la confusion inférentielle, lequel a fait l’objet de plusieurs recherches au cours de la dernière décennie.
Le doute obsessionnel
La confusion inférentielle est un processus de pensée par lequel une personne confond une possibilité imaginaire avec une possibilité basée sur ses sens14. Non seulement il y a confusion, mais les recherches démontrent que l’imaginaire l’emporte. Les comportements seraient donc influencés davantage par les peurs imaginaires (ex. : avoir été contaminé, avoir pris du poids) que par l’expérience réelle (ex. : visible absence de contaminant, silhouette émincée). Une personne avec un TOC, pour sa part, doutera que la porte de sa maison soit barrée et commencera à imaginer toutes les conséquences (ex. : « Un voleur va entrer, je vais perdre tout ce que j’ai, mes proches vont m’en vouloir »), au point où ces possibilités paraîtront réelles. De la même manière, une personne avec un TA peut se regarder dans le miroir, se mettre à penser à tout le poids qu’elle pourrait prendre et devenir si absorbée dans son imaginaire qu'une coupure avec la réalité s'opère, au point qu’elle ne voit plus sa forme corporelle telle qu'elle est réellement.
L’approche basée sur les inférences (ABI) est une thérapie élaborée par un groupe de chercheurs15 afin de traiter les personnes souffrant du TOC. Elle vise à réduire la confusion inférentielle et à éliminer le doute obsessionnel. Dans l’ABI, les obsessions sont conçues comme des discours narratifs intérieurs basés sur des arguments inductifs invalides. Dans le cadre d’une thérapie ABI, le patient est amené à reconnaître qu’il s’éloigne de la réalité de par son discours, et qu’il doit apprendre à se fier davantage à ses sens (ex. : « Je vois mes mains, elles sont propres », « Je me regarde dans le miroir, je vois la forme de mes os, je ne suis pas grosse »).
L’ABI examine avec le patient les inférences primaires qui sont à la base de son obsession, pour ensuite agir sur les inférences secondaires, soit les conséquences appréhendées. L’inférence primaire est un énoncé qui décrit un doute obsessionnel (ex. : « Peut-être que mes mains sont recouvertes de microbes »), lequel entraîne des inférences secondaires, qui sont des conséquences anticipées des croyances primaires (ex. : « J’ai contracté un virus et je vais développer une maladie grave »). Ces croyances entraînent l’exécution des compulsions afin d’apaiser l’angoisse générée par le doute obsessionnel. Selon l’ABI, les discours narratifs contribuent à maintenir le doute obsessionnel et les compulsions, puisque le patient agit comme si son doute était réel. L’ABI propose de modifier le discours du patient afin qu’il puisse croire en un scénario plus proche de la réalité, ce qui amènera un changement des comportements.
Comme le TA est très similaire au TOC, les chercheurs qui ont élaboré l’ABI ont adapté cette thérapie pour la psychopathologie du TA. Dans le cadre de cette version adaptée, la personne est encore une fois amenée à déterminer l’inférence primaire à la base de chaque rituel. Par exemple, dans le cas d’une femme qui se ferait vomir après chaque repas, l’inférence primaire (ou doute obsessionnel) à la base du rituel serait « J’ai peut-être pris du poids », ce qui engendrerait la compulsion de comportement purgatoire. Afin de réduire le doute obsessionnel, la personne est invitée à évaluer le réalisme de cette inférence. Une étude récente suggère que l’ABI adaptée pour le TA est efficace16.
Plusieurs travaux de recherche au sein de ce groupe sont en cours. Notamment, un projet vise à évaluer si l’insatisfaction corporelle chez les personnes souffrant de boulimie est causée par un manque de confiance en ses cinq sens, alors qu’un autre a pour but de déterminer si la confusion inférentielle a pour effet d’exacerber les symptômes des TOC et des TA. Les principales retombées de ces projets auront une pertinence sur le plan de l'intervention, puisqu’elles permettront d'évaluer la nécessité́ d’aborder la confusion inférentielle dans le cadre des thérapies cognitives cherchant à traiter les TOC et TA.
En conclusion
En conclusion, le TOC et le TA sont similaires sur les plans symptomatologique et phénoménologique. L’étude des processus de pensée en cause dans ces deux types de troubles permet d’identifier les éléments impliqués dans l’apparition, l’intensité et le maintien des symptômes des TOC et des TA. À l’aune des ressemblances entre le TOC et le TA, notamment la tendance des personnes atteintes à s’investir dans leur imagination à défaut de se fier à leurs sens, il paraît justifié de développer des thérapies axées sur cette tendance. Les dernières avancées scientifiques appuient cette prémisse, et de futurs travaux de recherches permettront de confirmer l’hypothèse que le TOC et le TA peuvent bénéficier de thérapies analogues.
- 1Hollander, E., & Benzaquen, S. D. (1997). "The obsessive-compulsive spectrum disorders", International Review of Psychiatry, 9, 99-110.
- 2Taylor, S. (2002). "Cognition in obsessive-compulsive disorder: An overview", Cognitive approaches to obsessions and compulsions: Theory, assessment, and treatment, 1-12.
- 3Fontenelle, L. F., Mendlowicz, M. V., & Versiani, M. (2006). "The descriptive epidemiology of obsessive–compulsive disorder", Progress in Neuro-Psychopharmacology and Biological Psychiatry, 30, 327-337.
- 4Fairburn, C. G., & Harrison, P. J. (2003). "Eating disorders", The Lancet, 361, 407-416.
- 5Fairburn, C. G., & Cooper, Z. (2011). "Eating disorders, DSM–5 and clinical reality", The British Journal of Psychiatry, 198, 8-10.
- 6Stice, E., Marti, C. N., Shaw, H., & Jaconis, M. (2009). "An 8-year longitudinal study of the natural history of threshold, subthreshold, and partial eating disorders from a community sample of adolescents", Journal of abnormal psychology, 118, 587.
- 7Swinbourne, J. M., & Touyz, S. W. (2007). "The co‐morbidity of eating disorders and anxiety disorders: A review", European Eating Disorders Review, 15, 253-274.
- 8du Toit, P. L., van Kradenburg, J., Niehaus, D., & Stein, D. J. (2001). "Comparison of obsessive-compulsive disorder patients with and without comorbid putative obsessive-compulsive spectrum disorders using a structured clinical interview", Comprehensive psychiatry, 42, 291-300.
- 9Altman, S. E., & Shankman, S. A. (2009). "What is the association between obsessive–compulsive disorder and eating disorders?", Clinical psychology review, 29, 638-646.
- 10Shafran, R., & Rachman, S. (2004). "Thought-action fusion: a review", Journal of Behavior Therapy and Experimental Psychiatry, 35, 87-107.
- 11Coelho, J. S., Carter, J. C., McFarlane, T., & Polivy, J. (2008). "“Just looking at food makes me gain weight”: Experimental induction of thought–shape fusion in eating-disordered and non-eating-disordered women", Behaviour Research and Therapy, 46, 219-228.
- 12Hermans, D., Engelen, U., Grouwels, L., Joos, E., Lemmens, J., & Pieters, G. (2008). "Cognitive confidence in obsessive-compulsive disorder: distrusting perception, attention and memory", Behaviour Research and Therapy, 46, 98-113.
- 13Cooper, M. J., Grocutt, E., Deepak, K., & Bailey, E. (2007). "Metacognition in anorexia nervosa, dieting and non-dieting controls: A preliminary investigation", British Journal of Clinical Psychology, 46, 113–117.
- 14Aardema, F., O’Connor, K. P., Emmelkamp, P. M., Marchand, A., & Todorov, C. (2005). "Inferential confusion in obsessive–compulsive disorder: the inferential confusion questionnaire", Behaviour Research and Therapy, 43, 293-308.
- 15O'Connor, K., Aardema, F., & Pélissier, M. C. (2005). Beyond reasonable doubt: Reasoning processes in obsessive-compulsive disorder and related disorders, John Wiley & Sons.
- 16Lalonde, M. P., & O’Connor, K. (2014). "Food for thought: change in ego-dystonicity and fear of self in bulimia nervosa over the course of treatment", Journal of Psychology and Clinical Psychiatry, 3, 80-90.
- Catherine Ouellet-CourtoisÉtudiant·e au troisième cycle universitaireUniversité de Montréal
Catherine Ouellet-Courtois est étudiante au doctorat au Centre d’études sur les troubles obsessionnels-compulsifs et tics de l’Institut universitaire en santé mentale de Montréal ainsi qu'au Département de psychologie de l’Université de Montréal. Sous la direction du chercheur Dr Kieron O'Connor, Mme Ouellet-Courtois mène des travaux qui abordent les processus de pensée chez les personnes atteintes d’un trouble alimentaire ou d’un trouble obsessionnel-compulsif. Lorsqu’elle sera diplômée, elle souhaite travailler dans le développement de thérapies cognitives basée sur les données probantes visant à traiter ces deux troubles.
Vous aimez cet article?
Soutenez l’importance de la recherche en devenant membre de l’Acfas.
Devenir membre




